S. SALHI, B. ELHOUARI, I. ELOUADNASSI, J. KISSA
Service de parodontologie,
Faculté de Médecine Dentaire de Casablanca.
Université Hassan II - Maroc
RÉSUMÉ
L’abcès parodontal est une infection aigue susceptible d’entrainer la destruction du ligament parodontal et de l'os alvéolaire. elle peut survenir avant, pendant ou après thérapeutique parodontale.
Considéré comme une urgence médicale, elle peut engendrer de nombreuses complications en l’absence d’une prise en charge. Ainsi un diagnostic précis, une intervention adéquate sont essentiels pour optimiser le pronostic dentaire.
La classification des maladies parodontales joue un rôle clé dans l’établissement du diagnostic et la prise en charge des pathologies parodontales. Elle offre un cadre structuré permettant d’identifier, de catégoriser et de différencier les diverses pathologies.
Dans les anciennes classifications des maladies parodontales, les abcès parodontaux n’étaient pas pris en compte. Ce n’est qu’en 1999 qu’une catégorie spécifique leur a été dédiée, incluant les abcès gingivaux, parodontaux, péricoronaires et péri-apicaux. Cette classification s’appuyait sur plusieurs critères : l’étiologie, la localisation, le nombre d’abcès et leur évolution.
À la suite des travaux du World Workshop (2017), une analyse critique de la classification de 1999 a mis en évidence certaines lacunes et ambiguïtés, conduisant à l’élaboration d’une nouvelle classification des abcès parodontaux.
Cet article met en lumière les nouveaux critères de classification des maladies parodontales ainsi que l’étiologie, le diagnostic positif, le diagnostic différentiel et les différentes étapes thérapeutiques.
Mots clés : Abcès parodontal, nouvelle classification, World workshop 2017.
INTRODUCTION
Un abcès parodontal est une urgence parodontale médicale, représentée par une collection suppurée entourant une poche au niveau des tissus de soutien d’une dent (1).
Il constitue souvent une complication d’évolution de la parodontite. De ce fait, l’abcès parodontal n’est pas une maladie distincte en soi (2). Il est caractérisé par une destruction rapide du parodonte affectant le pronostic des dents (3).
En raison de l’hétérogénéité clinique des abcès parodontaux, de nombreuses classifications ont été proposées dans le but d’établir des critères de diagnostic précis et de cibler au mieux les thérapeutiques.
ÉTIOLOGIE DES ABCÈS PARODONTAUX
La formation d'un abcès parodontal résulte d’une augmentation de la virulence bactérienne et d’une diminution des défenses de l'hôte. L’invasion bactérienne entraine alors une exacerbation du processus inflammatoire et une libération de cytokines. Il s’en suit une destruction du tissu conjonctif avec production de pus.
L’abcès se forme lorsqu’il y a une difficulté d’évacuer les produits de dégradation tissulaire et une inefficacité à drainer la suppuration (3).
MICROBIOLOGIE DES ABCÈS PARODONTAUX
Dans les abcès parodontaux, Porphyromonas gingivalis, Prevotella intermedia, Prevotella spp sont les bactéries prédominantes.
Par ailleurs, Filifactor alocis et Atopobium rimae sont significativement moins présents dans les poches parodontales ne présentant pas d’abcès. Ceci les incrimine dans la formation de ces derniers (4).
LOCALISATION DES ABCÈS PARODONTAUX
Selon Muhammad Irshad and al. (2020), l'abcès parodontal peut toucher toutes les dents de la cavité buccale. Une prédilection pour les incisives et canines inférieures a été notée, suivies par les molaires inférieures et enfin les incisives et canines supérieures (1).
DIAGNOSTIC POSITIF DES ABCÈS PARODONTAUX
Le diagnostic de l’abcès parodontal est principalement clinique. Il est caractérisé par la présence d’une élévation ovoïde dans la gencive le long de la partie latérale de la racine (3).
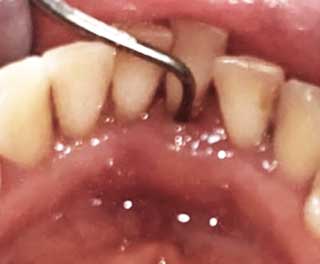
La gencive est souvent rouge, œdémateuse, lisse et douloureuse à la palpation (11). Au sondage, la présence d’une poche parodontale saignante est de règle (Fig 1a). Une suppuration et une augmentation de la mobilité́ dentaire peuvent être observées (14).
|
Fig 1a : Abcès parodontal en lingual de la 41 montrant un œdème avec présence de poche parodontale. |
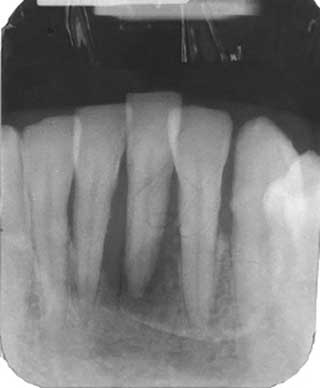
Fig 1b : Radiographie rétro-alvéolaire montrant une résorption osseuse profonde à terminale sur la 41. |
L'examen radiographique peut révéler une perte osseuse. Ceci est expliqué par la survenue fréquente des abcès au niveau des poches parodontales préexistantes (Fig 1b) (6).
Les signes extra-buccaux sont plus rares. Il peut s’agir d’un gonflement du visage (3,6%), d’une adénopathie (7 à 40%), d’une fièvre, ou d’un malaise accompagné d’une perte de poids et d’énergie (3).
DIAGNOSTIC DIFFÉRENTIEL DES ABCÈS PARODONTAUX
Plusieurs diagnostics différentiels peuvent être évoqués :
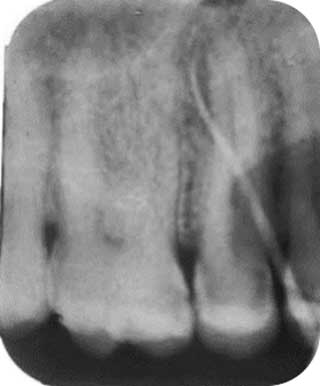
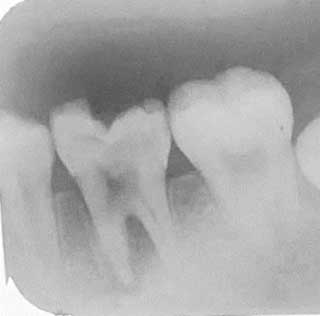
Dans le cas de l’abcès périapical, le diagnostic différentiel est basé sur le test de vitalité. Ce dernier sera négatif dans le cas d’un abcès d’origine endodontique et souvent positif dans le cas d’un abcès parodontal (11). Au sondage, il n’y a pas de poche parodontale (12). L’abcès péri apical se différencie également par sa situation. Il se localise en regard de l'apex d’une dent cariée nécrosée. La radiographie montre souvent une radio-clarté péri-apicale (Fig 2a et 2b) (12).
|
Fig 2a : Abcès péri-apical au niveau de la 15. |
Fig 2b : Radiographie Rétro-alvéolaire avec un cône de gutta placé dans la fistule, permettant de visualiser l’origine péri-apicale de l’abcès. |
Dans le cas de la fracture radiculaire, le diagnostic différentiel est basé sur plusieurs éléments :
La dent fracturée présente des douleurs à la mastication. Le sondage montre une poche parodontale profonde et étroite en vestibulaire ou lingual de la zone radiculaire fracturée.
Quant à la couronne, elle peut être intacte ou présenter une discontinuité au niveau cervical.
Généralement, un antécédent de traitement endodontique ou de reconstitution radiculaire est en faveur d’un diagnostic de fracture radiculaire (13). Radiologiquement, la fracture peut être responsable d’un halo autour de la racine. Dans certaines situations, une exploration chirurgicale peut être nécessaire pour confirmer le diagnostic (12).
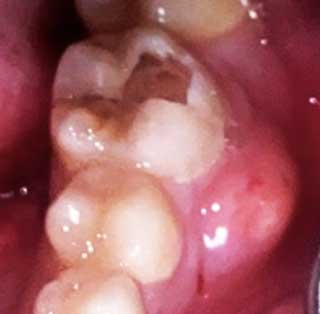
Quant à l’abcès endo-parodontal, il touche à la fois la pulpe et le parodonte (Fig 3a). Ainsi, le test de vitalité pulpaire est toujours négatif.
Au sondage (Fig 3b)., le patient peut présenter ou pas une parodontite.
Dans les deux cas, la poche peut être étroite ou large sur une surface. Elle peut aussi être large sur plusieurs surfaces. Ces lésions peuvent être accompagnées de dommages radiculaires : fractures, perforations, résorptions ou encore atteinte du plancher (Fig 3c) (15).
|
Fig 3a : Abcès endo-parodontal avec nécrose de la 36. |
Fig 3b : Présence d’une Poche parodontale en vestibulaire de la 36. |
|
Fig 3c : Radiographie Rétro-alvéolaire montrant une radiolarité péri-apicale autour de la racine mésiale de la 36. On note également une atteinte de la furcation avec une lésion carieuse au niveau du plancher. |
Enfin, devant une tuméfaction parodontale, il convient d’évoquer également les éventualités suivantes (3) :
• L’abcès odontogène (Péricoronarite),
• Une affection aiguë (Les infections postopératoires et le kyste périapical latéral),
• Une lésion tumorale (Lésions tumorales métastatiques, myxome odontogène, lymphome non hodgkinien, carcinome épidermoïde, carcinome métastatique…),
• Une blessure gingivale auto-infligée.
CLASSIFICATION DES ABCÈS PARODONTAUX
• CLASSIFICATION DE L’INTERNATIONAL WORKSHOP 1999
Les anciennes classifications des maladies parodontales ne prenaient pas en compte les abcès parodontaux. Ce n’est qu’en 1999, qu’une catégorie propre aux abcès a été introduite. Elle a englobé les abcès gingivaux, les abcès parodontaux, les abcès péricoronaires et les abcès péri-apicaux.
Cette classification s’est basée sur l’étiologie, la localisation, le nombre d’abcès et l’évolution de l’abcès (5).
1- Selon la localisation
Trois types d’abcès peuvent être distingués :
L’abcès gingival : situé au niveau de la gencive marginale ou à la papille interdentaire. Il est lié à un traumatisme ou à la présence d’un corps étranger.
L’abcès parodontal : situé au niveau des tissus profonds adjacents à une poche parodontale, aux lésions de furcations ou aux défauts osseux verticaux.
L’abcès péricoronaire : situé au niveau des tissus mous entourant la couronne d’une dent en éruption suite à la rétention du biofilm bactérien (6).
2- Selon le nombre
Abcès simple : généralement associé à des facteurs locaux comme l’impossibilité de drainage à travers une poche parodontale.
Abcès multiples : observés en cas de maladies systémiques (diabète non équilibré), de résorptions radiculaires externes multiples, de parodontite non traitée ou après prise d’antibiothérapie systémique (6).
3- Selon l’étiologie
On retrouve deux types d’abcès : abcès sans rapport avec une parodontite et abcès en rapport avec une parodontite.
• CLASSIFICATION DE 2017
Une lecture critique de la classification de 1999 a révélé certaines insuffisances et ambiguïtés. Ainsi, il a été noté :
- Une inclusion de la péri-coronarite et de l’abcès péri-apical dans la catégorie « Abcès parodontaux ». En effet, ces deux types d’abcès ne sont pas liés à une cause parodontale. Le premier étant une infection du sac folliculaire, quant au second il est d’origine endodontique.
- Une confusion existe quant à la différenciation entre les abcès gingivaux et parodontaux.
- Enfin, la notion d’abcès chronique ou aiguë est inadaptée vu qu’un abcès, par définition, est une lésion aiguë.
En raison des insuffisances sus-notées, les travaux du World workshop en 2017, ont apporté des modifications à la classification des abcès (3). Ainsi, les abcès parodontaux ont été redéfinis comme une entité clinique distincte. Ils sont actuellement classés uniquement selon leurs étiologies.
Ceci a facilité la pose de diagnostic et la prise en charge optimale de ces pathologies (3). Ainsi deux catégories peuvent être distinguées :
- L’abcès parodontal chez des patients atteints de parodontite.
- L’abcès parodontal chez des patients non atteints de parodontite.
Abcès parodontal chez des patients atteints de parodontite (dans une poche pré-existante)Dans cette catégorie, l’abcès peut représenter une exacerbation aiguë d’une lésion parodontale existante. Il peut être observé:
- En cas de parodontite non traitée.
- En cas de non réponse au traitement parodontal.
- En phase de maintenance.
Par ailleurs, la perturbation de la flore bactérienne lors d’un détartrage, d’une chirurgie ou d’un traitement antibiotique peut entrainer l’apparition d’un abcès parodontal (7).Abcès parodontal chez des patients non atteints de parodontite.Plusieurs situations, sans rapport avec l’existence d’une parodontite, peuvent induire la formation d’un abcès parodontal. Nous pouvons citer (7) :
- L’impact mécanique du fil dentaire ou des élastiques orthodontiques.
- Certaines habitudes vicieuses (Onychophagie).
- Les forces orthodontiques exercées pour corriger un articulé inversé.
- L’hyperplasie gingivale par présence de fausses poches.
- Les altérations mécaniques de la surface radiculaire.
- Les altérations anatomiques sévères (Dent invaginée, Odontodysplasie).
- Les altérations anatomiques mineures (Perle cémentaire, Perle d'émail, Sillions
radiculaires).
- Les conditions iatrogènes (perforations du plancher ou corono-radiculaires).
- Les dommages radiculaires sévères (Fissure/Fracture).
- Les Résorptions radiculaires externe.
COMPLICATIONS DES ABCÈS PARODONTAUX
La destruction rapide des tissus parodontaux par l’abcès parodontal peut influencer négativement le pronostic individuel d’une dent. Dans certains cas, l’extraction peut être envisagée.
En absence de traitement, l’abcès peut prendre une dimension plus importante. On peut ainsi observer une dissémination vers les tissus voisins par voie sanguine. Ceci induirait une bactériémie qui peut se manifester par des cellulites cervico-faciales ou par une fasciite nécrosante cervicale.
Par ailleurs, les micro-organismes pathogènes de l’abcès parodontal peuvent coloniser des sites extra-buccaux. Différentes infections ont été observées telles que l'actinomycose pulmonaire, l’abcès cérébral… (3) (6).
PRISE EN CHARGE DES ABCÈS PARODONTAUX
Le traitement de l’abcès est à la fois symptomatique et étiologique.
• Le traitement d’urgence
Quelle que soit l’étiologie de l’abcès, le traitement d’urgence consiste à soulager les symptômes, à réduire le risque de propagation de l'infection et à arrêter la destruction des tissus.
Étapes cliniques :
Une anesthésie loco-régionale est réalisée, suivie par le drainage de l’abcès par voie sulculaire ou par incision. Un débridement de la poche parodontale avec rinçage au sérum physiologique sont ensuite effectués.
Si la dent concernée est en surocclusion, un ajustement occlusal peut être envisagé.
La motivation à l’hygiène est indispensable. En effet, un mauvais contrôle du biofilm empêcherait la cicatrisation de la lésion (8)(9).
Prescription médicamenteuse :
L’antibiothérapie est justifiée par la modification du microbiote et la présence de bactéries virulentes (9).
Elle est indiquée surtout en cas de présence de signes généraux associés, chez les sujets immunodéprimés ou en cas de risque d’endocardite infectieuse (10).
Trois options de prescriptions sont décrites dans la littérature (6):
- Amoxicilline et Acide clavulanique à dose de 500 + 125 mg 3 fois par jour pendant 8 jours.
- Métronidazole (250mg) 3 fois par jour pendant 5 jours.
- Azithromycine (500 mg ) 1 fois par jour pendant 3 jours.
La prescription d’un antalgique pour soulager la douleur est envisageable ainsi qu’un bain de bouche à base de Chlorhexidine pour réduire la flore pathogène (8).
• La gestion à long terme
Pour ce qui est de la gestion des abcès parodontaux survenant dans un contexte de parodontite, trois situations se présentent (9) :
1. Pour les patients non suivis pour leur pathologie parodontale, on réalise un traitement parodontal étiologique non chirurgical. Secondairement, une réévaluation est programmée avec des thérapeutiques plus complexes si nécessaire.
2. En ce qui concerne les patients en phase active de traitement, l’abcès est traité avec arrêt de la thérapeutique parodontale de base. Après résolution de la lésion aiguë, le traitement de la parodontite peut être repris.
3. Enfin, pour les patients en phase de maintenance, trois éléments sont évalués (9) :
• La récurrence de l'abcès,
• Les dommages tissulaires engendrés
• L’implication de la destruction tissulaire sur le pronostic à long terme.
En cas de mauvais pronostic, une exodontie est réalisée. En présence d’abcès parodontaux multiples, une évaluation plus approfondie est indiquée. Notons que ces abcès multiples peuvent être une manifestation d’un diabète non équilibré(8).
Pour ce qui est de la gestion des abcès parodontaux ne survenant pas dans un contexte de parodontite, leur prise en charge revient à gérer leurs étiologies.
CONCLUSION
L'abcès est une urgence parodontale fréquente. Il peut être responsable de la destruction rapide des tissus parodontaux et de la propagation de l'infection. L’extension d’un abcès peut mettre en jeu le pronostic des dents adjacentes. De ce fait, le médecin-dentiste doit être capable de gérer l’urgence parodontale, et établir un plan de traitement selon le pronostic des dents.
RÉFÉRENCES
1. Muhammad Irshad,Muhammed Khursheed alam,ahmed alawneh and all, Characterization and Antimicrobial Susceptibility of Pathogens Associated with Periodontal Abscess, Antibiotics, 2020
2. J Highfield, Diagnosis and classification of periodontal disease, australian dental journal, 2009.
3. David Herrera, Belen Retamal-Valdes, Bettina Alonso, Magda feres, Acute periodontal lesions(periodontal abscesses and necrotizing periodontal diseases) and endo-periodontal lesions, journal of clinical periodontology, world workshop 2017
4. Jiazhen Chen, Xingwen Wu, Danting Zho and all, Microbiota in Human Periodontal Abscess Revealed by 16S rDNA Sequencing Microbiol. Frotiers in microbiology, 2019
5. Gary C. Armitage, Development of a Classification System for Periodontal Diseases and Conditions,annals of periodontology, 1999
6. David herrera, Bettina Alonso, Lorrenzo De arriba and all, Acute periodontal lesions, Periodontology 2000, 2014
7. Søren Jepsen, Traducteurs Sébastien Melloul et all, Maladies systémiques et problèmes Parodontaux, EFP 2019
8. Yasamin Yousefi, Jane Meldrum, Abdul H Jan, Periodontal Abscess, StatPearls, 2022
9. Reena wadia, Mark Ide, Periodontal emergencies in general Practice, Prim Dent J. 2017
10. L’afssaps, Prescription des antibiotiques en pratique bucco-dentaire, 2011
11. COLOMB R. Les urgences en parodontologie; Le fil dentaire, 2011
12. Punit Vaibhav Patel, Sheela Kumar G, Amrita Patel, Periodontal Abscess: A Review, Journal of Clinical and Diagnostic Research, 2011
13. Corbet Esmond.F. Diagnosis of acute periodontal lesions. Periodontol 2000, 2004.
14. Panos N. Papapanou1, Mariano Sanz Nurcan Buduneli and all, Les parodontites : Rapport de consensus du groupe de travail 2 du séminaire international (AAP/EFP) 2017 sur la classification des maladies et conditions parodontales et péri-implantaires, 2017
15. Catherine MATTOUT, Brice HOUVENAEGHEL, Nouvelle classification des conditions saines et pathologiques des tissus parodontaux et péri-implantaires, JPIO 2018.